【激痛】歯のズキズキは虫歯の末期サイン?すぐ歯医者に行くべき症状と応急処置
千葉で根管治療が得意な歯医者、陽光台ファミリー歯科クリニックです。
歯がズキズキと脈打つような激しい痛み、本当につらいですよね。夜も眠れず、仕事や家事にも集中できないほどのこの痛みは、「虫歯」がかなり進行しているサインかもしれません。
この「ズキズキ」という痛みは、虫歯の進行度において末期に近い段階で現れる、歯の神経がSOSを発している危険信号です。決して軽視せず、この記事を読んだらすぐにでも歯科医院を受診してほしいと思います。
なぜ虫歯で歯がズキズキするのでしょうか?その痛みの正体は、虫歯菌が歯の一番硬い層(エナメル質、象牙質)を溶かし、歯の内部にある神経(歯髄)まで到達し、炎症(歯髄炎)を起こしているからです。

【ズキズキ痛のメカニズム】
歯の神経は血管と一緒になって歯の中を通っています。
虫歯菌が神経に達すると、強い炎症が発生します。
炎症が強くなると、歯の内部で血流が急増します。
歯は硬い組織(象牙質)で覆われているため、内部の圧力(血流)が増すと神経が圧迫されます。
この「血流による神経の圧迫」が、心臓の鼓動に合わせて脈打つような激しい「ズキズキ」とした痛みの原因なのです。
つまり、ズキズキ痛は「もう神経が限界だ」というサイン。次のブロックで、この痛みがどのくらい危険な状態か、進行度別に解説します。

【虫歯の進行度別】ズキズキする痛みの種類と危険度
虫歯の痛みは進行度によって変化します。「ズキズキ」という激痛は、放置すると神経が壊死し、さらに深刻な歯の根っこ(根尖)の病気に発展する危険な状態です。
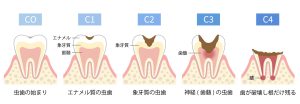
C1 痛みなし(エナメル質の初期段階)
C2 冷たいものや甘いものがしみる、チクチクする
C3 何もしなくても激しくズキズキ痛む、夜間痛がある、温かいものがしみる (末期サイン)
C4 激痛が消える、歯の根元に膿の袋ができる(神経が壊死)
C3(歯髄炎)は「すぐ歯医者に行くべき」危険な症状で、虫歯菌が神経に完全に到達しています。
特徴的な痛み: ズキズキと脈打つような痛み、鎮痛剤が効きにくい、特に夜間や入浴後に激しく痛む(血流が増すため)。
危険性: この状態を放置すると、神経は細菌によって壊死します。一時的に痛みが消えることがありますが、これは治ったわけではなく、神経が死んで痛みを感じなくなっただけです。
次のステップ: 壊死した神経や細菌が歯の根の先に広がり、「根尖性歯周炎」という、歯の根っこに膿が溜まる深刻な病気に進行します。こうなると治療もより困難で長期化します。
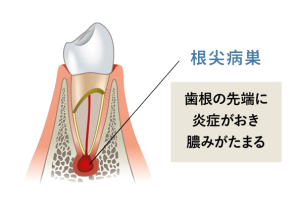
「ズキズキ」を感じたら、C3の可能性が極めて高いため、すぐに歯科医院を受診してください。
歯のズキズキを和らげる!【今すぐできる】正しい応急処置
激しいズキズキ痛で歯科医院の予約まで時間がある場合、応急処置で痛みを和らげることが可能です。ただし、これは根本的な治療ではないことを理解し、必ず後で歯科医院を受診してください。
1. 鎮痛剤(痛み止め)の服用
最も効果的なのは市販の鎮痛剤です。
推奨成分: ロキソプロフェン(ロキソニンSなど)、イブプロフェン(イブなど)は、炎症を抑える作用が強く、歯の痛み(炎症)に有効です。
服用方法: 用法・用量を守り、食後に服用しましょう。効かないからといって、追加で飲んだり、規定量以上を飲んだりするのは絶対にお止めください。

2. 患部を冷やす(冷却)
患部周辺を冷やすことで、血流の増加を抑え、神経の圧迫を軽減できます。
方法: 濡らしたタオルや冷えピタ、保冷剤をタオルで包んだものなどを、頬側から当てるようにして冷やしてください。
注意点: 痛む歯に直接氷を当てると、逆に刺激となり痛みが悪化することがあるため、口の外側から冷やすのがポイントです。
3. 【NG行動】悪化させる行動を避ける!
以下の行動は、血行を促進し、痛みを悪化させる原因となります。
▼NG行動
入浴・長時間のシャワー:体温が上がり血流が促進され、歯の内部の圧迫が増す
飲酒・喫煙:飲酒は血流促進、喫煙は血管収縮で治癒を妨げる
激しい運動:血流が促進され、痛みが悪化する
患部を温める:温めることで炎症が強くなる

ズキズキ虫歯の治療法と治療期間の目安
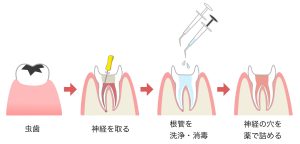
ズキズキするC3の虫歯の治療は、主に根管治療(こんかんちりょう)になります。これは、炎症を起こしている神経をきれいに取り除き、歯の根っこの中を消毒して細菌のいない状態にする治療です。
1. 根管治療(神経の処置)
C3の激しいズキズキ痛がある場合、基本的に神経を残すことはできません。
治療内容:
麻酔後、虫歯を削り、歯の根っこ(根管)の治療に入ります。
炎症を起こしている神経を専用の器具で丁寧に取り除きます。
根管内を徹底的に洗浄・消毒し、薬を詰めます。
最終的に、再発防止のための薬剤を根管内に緊密に詰め込みます。
治療期間: 根管の複雑さや炎症の程度によりますが、通常7~8回程度の通院が必要です。治療中は、根管の内部を触るたびに一時的に痛みが出ることがあります。
2. 「歯を抜きたくない」なら自費診療の根管治療を検討すべき理由
根管治療は「歯を抜かずに残すための最後の砦」です。この治療の成否が、その歯が今後何年もつかを決めます。保険診療でも治療は可能ですが、再発を防ぎ、成功率を高めるためには、高度な技術や機器を用いた自費診療の根管治療を検討されることを強くおすすめします。
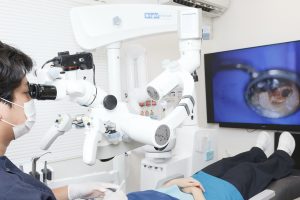
▼自費診療(自由診療)のメリット
治療精度:高精度な機器を使用し、成功率が高い。
機器:マイクロスコープ(歯科用顕微鏡)を使用し、肉眼では見えない根管内部を拡大・確認しながら治療できる。
感染予防:ラバーダム防湿(治療する歯以外をゴムのシートで覆う)を原則使用し、唾液や細菌の侵入を徹底的に防ぐ。
時間:1回の治療時間を長く確保し、丁寧に時間をかけて処置できる。
▼保険診療の特徴
治療精度:使用できる器具や材料に制限があるため、成功率は50%以下。
機器:マイクロスコープが必須ではない。
感染予防:ラバーダムを使用しない。
時間:1回の治療時間に制限があることが多い。
自費診療と保険診療の根管治療の違いについて詳しくはこちらをご覧ください。
一度根管治療が失敗し、再治療になると、歯にかかる負担が増し、最終的に抜歯に至るリスクが高まります。「痛い思いをした歯を長く使いたい」という方は、ぜひ自費診療の選択肢について歯科医師と相談してください。
3. 最終的な歯の修復
根管治療が完了したら、その歯が割れないように補強し、最終的な被せ物(クラウン)を装着します。
根管治療は、「歯を抜かずに残すための最後の砦」となる重要な治療です。歯科医師の指示に従い、最後まで通院して治療を完了させることが極めて重要です。
痛みを繰り返さないために!ズキズキ虫歯の予防と再発防止
激しいズキズキ痛から解放されたら、次は二度とC3の虫歯にならないよう予防に努めましょう。特に根管治療を行った歯は、再発や破折を防ぐためのケアが重要になります。
1. 根管治療後の「再発」に注意!
根管治療後の歯は、神経がないため「痛み」を感じません。そのため、虫歯が再発しても気づきにくいという欠点があります。
原因: 治療時に根管内にわずかに残った細菌、あるいは被せ物の隙間から再び細菌が侵入することで再発します。※保険診療で行われた根管治療では再発がとても多いです。
結果: 歯の根の先に再び膿が溜まり、腫れや鈍い痛みとして症状が現れます。
2. 再発を防ぐための3つの予防策
適切な歯磨きとフロス 歯ブラシだけでは約6割の汚れしか落ちません。必ずデンタルフロスや歯間ブラシを併用し、被せ物の周囲や歯間をきれいに保ちましょう。
フッ素の活用:歯質を強化するフッ素入りの歯磨き粉を使用したり、歯科医院で高濃度のフッ素塗布を受けたりすることも有効です。
歯科医院での定期検診:最低でも3〜6ヶ月に一度は歯科医院で検診を受けてください。専門的なクリーニングで磨き残しを徹底除去し、レントゲンで被せ物の下の虫歯や根っこの状態をチェックできます。
まとめ:ズキズキは「末期サイン」!すぐに歯医者へ行きましょう
今回は、歯がズキズキと激しく痛む「虫歯の末期サイン」について解説しました。
ズキズキ痛の正体: 虫歯菌が神経に達し、神経の炎症(歯髄炎)を起こしているC3の段階です。血流による神経の圧迫が脈打つような激痛を引き起こします。
危険性: 放置すると神経が壊死し、根っこの病気(根尖性歯周炎)に進行します。一時的に痛みが消えても「治った」わけではありません。
応急処置: 鎮痛剤の服用と頬側からの冷却が有効です。ただし、飲酒・入浴・温める行為は血流を促進し、痛みを悪化させるため避けてください。
根本治療: C3の虫歯は、主に根管治療(神経の処置)が必要になります。再発を防ぐため、治療は最後まで完了させましょう。
予防: 治療後の再発を防ぐため、デンタルフロスを使った日々のセルフケアと、3〜6ヶ月に一度の定期検診が必須です。
歯のズキズキは、あなたの体が出している最も緊急性の高いSOSです。 この記事を読み終えたら、どうか放置せず、すぐに歯科医院へ連絡し、適切な治療を受けてください。あなたの歯を守るための第一歩は、今すぐの行動にかかっています。
何かご不明な点があれば、お気軽にご質問ください。LINEまたははお電話(0438-38-4854)からご予約ができます。

医師紹介
理事長 渡辺 泰平(歯学博士)
資格
PERF-JAPAN講師(根管治療)
PERF-JAPAN認定専門医
MicroPex Hygienic Laboratory講師(歯周病治療)
Karl Kaps Germany 認定講師(マイクロスコープ)
日本・アジア口腔保健支援機構 第二種感染管理者検定講師
日本顎咬合学会 認定医
認定医日本健康医療学会 認定医
日本・アジア口腔保健支援機構 第一種感染管理者
健康医療コーディネーター